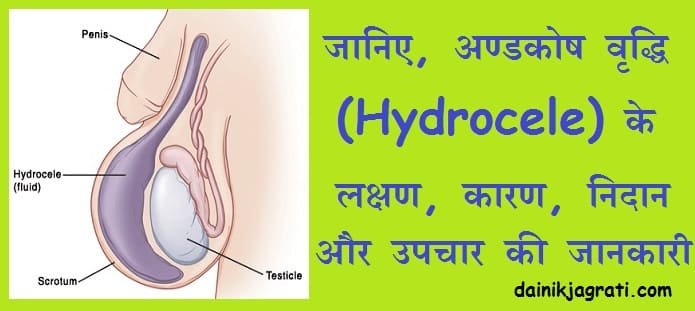
अंडकोष वृद्धि (Hydrocele) स्क्रोटम में सूजन का एक प्रकार होता है, जो तब होता है| जब द्रव एक अण्डकोष के आसपास पतली शीथ में एकत्र होता है| हाइड्रोसील नवजात शिशुओं में आम है, और आम तौर पर एक वर्ष की आयु के बाद बिना उपचार के गायब हो जाता है|
बड़े लड़के और वयस्क पुरुष स्क्रोटम के भीतर सूजन या चोट के कारण अंडकोष वृद्धि विकसित कर सकते हैं| एक अंडकोष वृद्धि आमतौर पर दर्दनाक या हानिकारक नहीं होता है, और किसी भी उपचार की आवश्यकता नहीं होती है| लेकिन अगर आपके पास सूजन है, तो चिकित्सक से अन्य कारणों के लिए परामर्श जरुर करें|
अंडकोष वृद्धि के लक्षण
आमतौर पर, एक अंडकोष वृद्धि का एकमात्र संकेत एक या दोनों अंडकोष की दर्द रहित सूजन है| एक अण्डकोष वृद्धि वाले वयस्क पुरुषों को सूजन स्क्रोटम की भारीता से असुविधा का अनुभव हो सकता है| दर्द आमतौर पर सूजन के आकार के साथ बढ़ता है| कभी-कभी, सूजन क्षेत्र सुबह में छोटा हो सकता है, और दिन में बाद में बड़ा हो सकता है|
यह भी पढ़ें- शीघ्रपतन होने के लक्षण, कारण, निदान और उपचार
अंडकोष वृद्धि के कारण
बेबी लड़के- जन्म से पहले एक अंडकोष वृद्धि विकसित हो सकती है| आम तौर पर, अंडकोष विकासशील बच्चे के पेट की गुहा से स्क्रोटम में उतरते हैं| एक कोशिका प्रत्येक अंडकोष के साथ होती है, जिससे तरल पदार्थ अंडकोष को घेरने की अनुमति देता है| आम तौर पर, प्रत्येक थैली बंद हो जाती है, और द्रव अवशोषित हो जाता है|
कभी कभी, कोशिका बंद होने के बाद द्रव बना रहता है (हाइड्रोसेकिंग हाइड्रोसेल)| द्रव आमतौर पर जीवन के पहले वर्ष के भीतर धीरे-धीरे अवशोषित होता है| लेकिन कभी कभी, थैली खुली रहती है (हाइड्रोसेल संचार)| थैला का आकार बदल सकता है या यदि स्क्रोटल थैला संपीड़ित हो जाता है, तरल पदार्थ पेट में वापस आ सकता है| हाइड्रोसेल्स का संचार अक्सर इंजिनिनल हर्निया से जुड़ा होता है|
वृद्ध पुरुष- स्क्रोटम के भीतर चोट या सूजन के परिणामस्वरूप एक अंडकोष वृद्धि विकसित हो सकता है| सूजन अंडकोष में संक्रमण या प्रत्येक अंडकोष (एपीडिडाइमाइटिस) के पीछे छोटी, कॉइल ट्यूब में हो सकती है|
चिकित्सक से परामर्श कब ले
अगर आप या आपके बच्चे को सूजन का अनुभव होता है, तो चिकित्सक से सलाह लें। सूजन के अन्य कारणों को खत्म करना महत्वपूर्ण है| जिन्हें उपचार की आवश्यकता हो सकती है| उदाहरण के लिए, एक अंडकोष वृद्धि (Hydrocele) पेट की दीवार में एक कमजोर बिंदु से जुड़ा हो सकता है, जो आंत के लूप को स्क्रोटम (इंजिनिनल हर्निया) में विस्तारित करने की अनुमति देता है|
एक बच्चे का अण्डकोष वृद्धि आम तौर पर अपने आप गायब हो जाता है| लेकिन अगर आपके बच्चे का अण्डकोष वृद्धि एक साल बाद गायब नहीं होती है या यदि यह बढ़ता है, तो अपने बच्चे की चिकित्सक से फिर से अंडकोष की जांच करने के लिए कहें|
तत्काल चिकित्सा उपचार प्राप्त करें, यदि आप या आपका बच्चा अचानक, गंभीर खरोंच दर्द या सूजन विकसित करता है, विशेष रूप से स्क्रोटम के लिए चोट के कई घंटों के भीतर| इन संकेतों और लक्षणों को कई स्थितियों के साथ हो सकता है, जिनमें एक मुड़ वाले अंडकोष (टेस्टिकुलर टोरसन) में अवरुद्ध रक्त प्रवाह शामिल है| अंडकोष को बचाने के लिए लक्षणों और लक्षणों की शुरुआत के घंटों के भीतर टेस्टिकुलर टोरसन का इलाज किया जाना चाहिए|
यह भी पढ़ें- एलर्जी प्रतिक्रिया के कारण, लक्षण, निदान, और इलाज
अंडकोष वृद्धि के जोखिम
जन्म के समय अधिकांश अण्डकोष वृद्धि मौजूद होती हैं| कम से कम 5 प्रतिशत नवजात लड़कों के पास अण्डकोष वृद्धि होती है| समय से पैदा होने वाले शिशुओं को अण्डकोष वृद्धि होने का उच्च जोखिम होता है| बाद में जीवन में एक अण्डकोष वृद्धि विकसित करने के जोखिम कारक में शामिल हैं, जैसे-
1. स्क्रोटम में चोट या सूजन|
2. एक यौन संक्रमित संक्रमण (एसटीआई) सहित संक्रमण|
अंडकोष वृद्धि की जटिलताएं
एक अंडकोष वृद्धि आमतौर पर खतरनाक नहीं होती है, और आमतौर पर प्रजनन क्षमता को प्रभावित नहीं करती है| लेकिन एक अण्डकोष वृद्धि अंतर्निहित टेस्टिकुलर स्थिति से जुडी हो सकती है, जो गंभीर जटिलताओं का कारण बन सकती है, जिनमें निम्न शामिल हैं, जैसे-
संक्रमण या ट्यूमर- या तो शुक्राणु उत्पादन या कार्य को कम कर सकता है|
वंक्षण हर्निया- पेट की दीवार में फंसे आंतों का लूप जीवन को खतरनाक जटिलताओं का कारण बन सकता है|
यह भी पढ़ें- एड्स / एचआईवी के लक्षण, कारण, निदान और उपचार
अंडकोष वृद्धि का निदान
आपकी चिकित्सा शारीरिक परिक्षण से शुरू होगी| इसमें शामिल होने वाले परिक्षण इस प्रकार हो सकते है, जैसे-
1. एक विस्तारित अंडकोश की थैली में कोमलता के लिए जाँच|
2. इंजिनिनल हर्निया की जांच के लिए पेट और स्क्रोटम पर दबाव डालना|
3. स्क्रोटम (ट्रांसिल्यूमिनेशन) के माध्यम से एक प्रकाश की किरणों द्वारा, यदि आपके या आपके बच्चे के पास अण्डकोष वृद्धि है, तो ट्रांसिल्यूमिनेशन अंडकोष के आस-पास स्पष्ट तरल पदार्थ दिखेगा|
उसके बाद, आपका चिकित्सक सिफारिश कर सकता है, जैसे-
रक्त और मूत्र परीक्षण- यह निर्धारित करने में सहायता के लिए करते हैं, कि क्या आपके या आपके बच्चे को संक्रमण है या नही, जैसे कि एपिडिडाइटिस|
अल्ट्रासाउंड हर्निया- टेस्टिकुलर ट्यूमर या स्क्रोटल सूजन के अन्य कारणों को खत्म करने में मदद करने के लिए|
यह भी पढ़ें- मकई और कॉल्स होने के लक्षण, कारण, निदान और उपचार
अंडकोष वृद्धि का इलाज
बच्चो और लड़कों में, कभी-कभी एक अंडकोष वृद्धि गायब हो जाता है| लेकिन किसी भी उम्र के पुरुषों के लिए, एक चिकित्सक के लिए अण्डकोष वृद्धि का मूल्यांकन करना महत्वपूर्ण है, क्योंकि इसे अंतर्निहित टेस्टिकुलर स्थिति से जोड़ा जा सकता है|
एक हाइड्रोसेल जो अपने स्वयं से गायब नहीं होता है, उसे शल्य चिकित्सा से हटा दिया जाना चाहिए, आमतौर पर बाह्य रोगी प्रक्रिया के रूप में| एक अण्डकोष वृद्धि(हाइड्रोसेलेक्ट्रोमी) को हटाने के लिए सर्जरी सामान्य या क्षेत्रीय संज्ञाहरण के तहत की जा सकती है|
अंडकोष वृद्धि को हटाने के लिए स्क्रोटम या निचले पेट में एक चीरा लगाई जाती है| यदि एक इंजिनिनल हर्निया की मरम्मत के लिए सर्जरी के दौरान एक अण्डकोष वृद्धि पाई जाती है, तो सर्जन हाइड्रोसेल को हटा सकता है, भले ही इससे कोई असुविधा न हो|
हाइड्रोसेलेक्टॉमी के बाद, आपको तरल पदार्थ निकालने और कुछ दिनों के लिए भारी ड्रेसिंग करने के लिए एक ट्यूब की आवश्यकता हो सकती है| आपका चिकित्सक फॉलो-अप परिक्षण की सिफारिश कर सकता है, क्योंकि यह अण्डकोष वृद्धि दोबारा शुरू हो सकती है|
यह भी पढ़ें- पेम्फिगस होने के लक्षण, कारण, निदान और उपचार
प्रिय पाठ्कों से अनुरोध है, की यदि वे उपरोक्त जानकारी से संतुष्ट है, तो अपनी प्रतिक्रिया के लिए “दैनिक जाग्रति” को Comment कर सकते है, आपकी प्रतिक्रिया का हमें इंतजार रहेगा, ये आपका अपना मंच है, लेख पसंद आने पर Share और Like जरुर करें|

Leave a Reply